Différences entre versions de « Néoplasies myéloprolifératives »
De médecine.top
| (45 versions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
== Définition == | == Définition == | ||
| − | + | Les néoplasies myéloprolifératives (NMP) sont des hémopathies clonales acquises de la cellule souche hématopoïétique, responsables d’une production médullaire excessive de cellules myéloïdes (myéloprolifération) '''sans blocage de maturation'''.<ref>https://www.chuv.ch/fr/log/accueil/domaines-danalyses/leucemies-myeloides-chez-ladulte/neoplasies-myeloproliferatives-nmp/</ref> | |
| + | |||
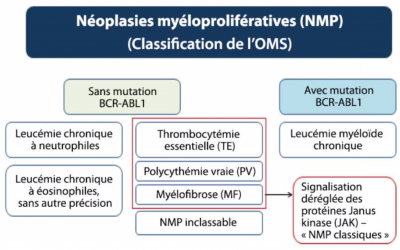
| + | [[Fichier:Néoplasies myéloprolifératives OMS.png|400px|vignette|centré|Fowlkes S, Murray C, Fulford A, De Gelder T, Siddiq N. Néoplasies myéloprolifératives – Partie 1 : survol du diagnostic et du traitement des NMP « classiques ». Can Oncol Nurs J. 2018;28(4):269‐275. Published 2018 Oct 1. ]] | ||
| + | |||
| + | {| class="wikitable" | ||
| + | |- | ||
| + | ! Précurseur | ||
| + | ! Réarrangement bcr-abl<br />Chromosome de Philadelphie Ph+ | ||
| + | ! Ph- | ||
| + | |- | ||
| + | | 3 lignées myéloïdes (érythrocytes, mégacaryocytes, granulocytes) | ||
| + | | | ||
| + | | [[Néoplasies_myéloprolifératives#Polycythemia_vera|↓ Polycythemia vera (PV)]] | ||
| + | |- | ||
| + | | Mégacaryocytes | ||
| + | | | ||
| + | | [[Néoplasies_myéloprolifératives#Thrombocyt.C3.A9mie_essentielle|↓ Thrombocythémie essentielle (TE)]] | ||
| + | |- | ||
| + | | Mégacaryocytes et fibrose médullaire | ||
| + | | | ||
| + | | [[Néoplasies_myéloprolifératives#My.C3.A9lofibrose_primaire|↓ Myélofibrose primaire]] | ||
| + | |- | ||
| + | | 2 lignées myéloïdes (mégacaryocytes, granulocytes) | ||
| + | | [[Néoplasies_myéloprolifératives#Leuc.C3.A9mie_my.C3.A9lo.C3.AFde_chronique|↓ Leucémie myéloïde chronique (LMC)]] | ||
| + | | | ||
| + | |- | ||
| + | | Monocyte | ||
| + | | | ||
| + | | [[Néoplasies_myéloprolifératives#Leuc.C3.A9mie_my.C3.A9lomonocytaire_chronique|↓ Leucémie myélomonocytaire chronique]] | ||
| + | |- | ||
| + | | Eosinophile | ||
| + | | | ||
| + | | [[Néoplasies_myéloprolifératives#Syndrome_hyper.C3.A9osinophilique|↓ Syndrome hyperéosinophilique]] | ||
| + | |} | ||
== Polycythemia vera == | == Polycythemia vera == | ||
| − | * <u> | + | * <u>Caractéristiques:</u> prolifération clonale spontanée des précurseurs érythropoïétiques '''en absence d'EPO'''. Hyperplasie des 3 lignées myéloïdes (érythrocytes, mégacaryocytes, granulocytes). Synonyme: '''maladie de Vaquez''' |
| − | + | * <u>Génétique:</u> Mutation JAK2 V617F | |
| − | + | * <u>Clinique:</u> '''splénomégalie''' | |
| − | * bas risque thrombotique : saignées + aspirine | + | * <u>Traitement:</u> |
| − | * haut risque thrombotique : hydroxyurée + aspirine | + | ** bas risque thrombotique : saignées + aspirine |
| − | * Grossesse, jeune ≤ 40 ans, prurit intraitable, intolérance à l’hydroxyurée : interféron alpha | + | ** haut risque thrombotique : hydroxyurée + aspirine |
| − | * Si splénomégalie ou symptômes B, intolérance à l’hydroxyurée : ruxolitinib (anti-JAK2) | + | ** Grossesse, jeune ≤ 40 ans, prurit intraitable, intolérance à l’hydroxyurée : interféron alpha |
| − | * Si évolution vers myélofibrose ou leucémie aiguë : allogreffe | + | ** Si splénomégalie ou symptômes B, intolérance à l’hydroxyurée : ruxolitinib (anti-JAK2) |
| + | ** Si évolution vers myélofibrose ou leucémie aiguë : allogreffe | ||
| + | <gallery> | ||
| + | Fichier:Polycythemia vera.png|Source: répétitoire prof Spertini, UNIL-CHUV, 2017 | ||
| + | </gallery> | ||
== Thrombocytémie essentielle == | == Thrombocytémie essentielle == | ||
| − | * Thrombocytose soutenue >450 G/l | + | * <u>Caractéristiques:</u> Thrombocytose soutenue >450 G/l = syndrome de von Willebrand acquis |
| − | + | * <u>Génétique:</u> Mutation JAK détectable dans 50% des cas dans les granulocytes mais pas les lymphocytes. Autres mutations: calreticuline, gènes MPL | |
| − | * Mutation JAK détectable dans 50% des cas dans les granulocytes mais pas les lymphocytes, | + | * <u>Clinique:</u> splénomégalie absente ou pointe de rate. |
| − | * | + | * <u>Pronostic:</u> espérance de vie presque normale. Transformation rare en myélofibrose (1-5%) |
| − | + | * <u>Traitement:</u> | |
| − | + | ** aspirine pour tous les patients | |
| − | * aspirine pour tous les patients | + | *** '''haut risque thrombotique (≥60 ans, avec FRCV):''' hydroxyurée + aspirine |
| − | * haut risque thrombotique (≥60 ans, avec FRCV) : hydroxyurée + aspirine | + | *** '''risque thrombotique intermédiaire (40-60 ans sans FRCV):''' aspirine OU hydroxyurée |
| − | * risque thrombotique intermédiaire (40-60 ans sans FRCV) : aspirine OU hydroxyurée | + | *** '''bas risque thrombotique (≤40 ans sans FRCV):''' aspirine seule ou interféron alpha |
| − | * bas risque thrombotique (≤40 ans sans FRCV) : aspirine seule ou interféron alpha | + | ** complications (thromboses, hémorragies) : hydroxyurée (+/- anticoagulation) |
| − | * complications (thromboses, hémorragies) : hydroxyurée (+/- anticoagulation) | + | ** pas de réponse à l'hydroxyurée ou effets secondaires: anagrelide |
| − | * pas de réponse à l'hydroxyurée ou effets secondaires: anagrelide | ||
== Myélofibrose primaire == | == Myélofibrose primaire == | ||
| − | * <u> | + | * <u>Caractéristiques:</u> Prolifération mégacaryocytaire avec atypies et fibrose médullaire, hématopoïèse extramédullaire. |
| − | * <u> | + | * <u>Génétique:</u> JAK2 muté |
| − | * <u> | + | * <u>Clinique:</u> splénomégalie |
| − | * | + | * <u>Pronostic:</u> Mauvais |
| − | + | ** Transformation en leucémie aiguë dans 20-30% des cas, signature = blastose 10-19% | |
| − | * allogreffe | + | ** Score DIPSS: stratification selon catégories de risque https://www.mdcalc.com/dipss-dynamic-international-prognostic-scoring-system-myelofibrosis |
| − | * soutien transfusionnel | + | * <u>Traitement:</u> |
| − | * hydroxyurée | + | ** allogreffe |
| − | * ruxolitinib si symptômes B et splénomégalie | + | ** soutien transfusionnel |
| + | ** hydroxyurée | ||
| + | ** ruxolitinib si symptômes B et splénomégalie | ||
== Leucémie myéloïde chronique == | == Leucémie myéloïde chronique == | ||
| − | * translocation du bras long des chromosomes 9 et 22 [t(9;22), chromosome de Philadelphie] | + | * <u>Caractéristiques:</u> Prolifération lignée granulocytaire et mégacaryocytaire '''sans bloc de maturation''' |
| − | * Phase chronique, phase accélérée, crise blastique | + | * <u>Génétique:</u> translocation du bras long des chromosomes 9 et 22 [t(9;22), chromosome de Philadelphie] |
| − | * | + | * <u>Clinique:</u> splénomégalie |
| − | * | + | ** Phase chronique, phase accélérée, crise blastique |
| − | + | * <u>Traitement:</u> | |
| − | * hydroxyurée au début de la prise en charge | + | ** hydroxyurée au début de la prise en charge |
| − | * inhibiteur de bcr-abl : imatinib | + | ** inhibiteur de bcr-abl : imatinib |
| − | * allogreffe si résistance sous inhibiteur de bcr-abl | + | ** allogreffe si résistance sous inhibiteur de bcr-abl |
| + | <gallery> | ||
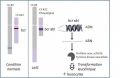
| + | Fichier:Gène de fusion bcr-abl, chromosome de Philadelphie.jpg|'''Gène de fusion bcr-abl.''' Source: https://www.gqr-lmc-nmp.ca/leucemie-myeloide-chronique/ | ||
| + | Fichier:Phases LMC.jpg|'''Phases LMC.''' Source: https://www.gqr-lmc-nmp.ca/leucemie-myeloide-chronique/ | ||
| + | </gallery> | ||
| + | '''Voir aussi:''' [[Leucémies]] | ||
== Leucémie myélomonocytaire chronique == | == Leucémie myélomonocytaire chronique == | ||
| − | * Monocytose persistante ≥ 1 G/l, neutrophilie, neutropénie chez 50% des patients | + | * <u>Caractéristiques:</u> Monocytose persistante ≥ 1 G/l, neutrophilie, neutropénie chez 50% des patients |
| − | * LMMC-1 | + | * <u>Traitement:</u> |
| − | + | ** hydroxyurée | |
| − | + | ** 5-azacytidine | |
| − | + | ** allogreffe + chimiothérapie si évolution en leucémie aiguë ou LMMC-2 | |
| − | + | === LMMC-1 === | |
| + | * blastes moelle 5-9%, sang <5% | ||
| + | |||
| + | === LMMC-2 === | ||
| + | * blastes moelle 10-19%, sang 5-19% | ||
== Syndrome hyperéosinophilique == | == Syndrome hyperéosinophilique == | ||
| − | * <u> | + | * <u>Caractéristiques</u>: Hypereosinophilic syndrome is characterized by moderate eosinophilia and end-organ damage commonly involving the skin, lungs, gastrointestinal tract, and heart; secondary causes of eosinophilia should be excluded. |
** Eosinophiles en nombre absolu >1,5 G/l | ** Eosinophiles en nombre absolu >1,5 G/l | ||
** Dommages d'organes cibles attribuables à l'hyperéosinophilie | ** Dommages d'organes cibles attribuables à l'hyperéosinophilie | ||
| − | * Le degré d’éosinophilie est arbitrairement classé comme léger (< 1,5 G/l), modéré (1,5 à 5 G/l) et sévère (> 5 G/l) | + | * Le degré d’éosinophilie est arbitrairement classé comme léger (< 1,5 G/l), modéré (1,5 à 5 G/l) et sévère (> 5 G/l)<ref>https://www.revmed.ch/RMS/2013/RMS-382/Eosinophilie-sanguine-quel-bilan-quel-cheminement-diagnostique</ref>. |
| − | |||
== Références == | == Références == | ||
Version actuelle datée du 21 décembre 2020 à 14:41
Définition
Les néoplasies myéloprolifératives (NMP) sont des hémopathies clonales acquises de la cellule souche hématopoïétique, responsables d’une production médullaire excessive de cellules myéloïdes (myéloprolifération) sans blocage de maturation.[1]
| Précurseur | Réarrangement bcr-abl Chromosome de Philadelphie Ph+ |
Ph- |
|---|---|---|
| 3 lignées myéloïdes (érythrocytes, mégacaryocytes, granulocytes) | ↓ Polycythemia vera (PV) | |
| Mégacaryocytes | ↓ Thrombocythémie essentielle (TE) | |
| Mégacaryocytes et fibrose médullaire | ↓ Myélofibrose primaire | |
| 2 lignées myéloïdes (mégacaryocytes, granulocytes) | ↓ Leucémie myéloïde chronique (LMC) | |
| Monocyte | ↓ Leucémie myélomonocytaire chronique | |
| Eosinophile | ↓ Syndrome hyperéosinophilique |
Polycythemia vera
- Caractéristiques: prolifération clonale spontanée des précurseurs érythropoïétiques en absence d'EPO. Hyperplasie des 3 lignées myéloïdes (érythrocytes, mégacaryocytes, granulocytes). Synonyme: maladie de Vaquez
- Génétique: Mutation JAK2 V617F
- Clinique: splénomégalie
- Traitement:
- bas risque thrombotique : saignées + aspirine
- haut risque thrombotique : hydroxyurée + aspirine
- Grossesse, jeune ≤ 40 ans, prurit intraitable, intolérance à l’hydroxyurée : interféron alpha
- Si splénomégalie ou symptômes B, intolérance à l’hydroxyurée : ruxolitinib (anti-JAK2)
- Si évolution vers myélofibrose ou leucémie aiguë : allogreffe
Thrombocytémie essentielle
- Caractéristiques: Thrombocytose soutenue >450 G/l = syndrome de von Willebrand acquis
- Génétique: Mutation JAK détectable dans 50% des cas dans les granulocytes mais pas les lymphocytes. Autres mutations: calreticuline, gènes MPL
- Clinique: splénomégalie absente ou pointe de rate.
- Pronostic: espérance de vie presque normale. Transformation rare en myélofibrose (1-5%)
- Traitement:
- aspirine pour tous les patients
- haut risque thrombotique (≥60 ans, avec FRCV): hydroxyurée + aspirine
- risque thrombotique intermédiaire (40-60 ans sans FRCV): aspirine OU hydroxyurée
- bas risque thrombotique (≤40 ans sans FRCV): aspirine seule ou interféron alpha
- complications (thromboses, hémorragies) : hydroxyurée (+/- anticoagulation)
- pas de réponse à l'hydroxyurée ou effets secondaires: anagrelide
- aspirine pour tous les patients
Myélofibrose primaire
- Caractéristiques: Prolifération mégacaryocytaire avec atypies et fibrose médullaire, hématopoïèse extramédullaire.
- Génétique: JAK2 muté
- Clinique: splénomégalie
- Pronostic: Mauvais
- Transformation en leucémie aiguë dans 20-30% des cas, signature = blastose 10-19%
- Score DIPSS: stratification selon catégories de risque https://www.mdcalc.com/dipss-dynamic-international-prognostic-scoring-system-myelofibrosis
- Traitement:
- allogreffe
- soutien transfusionnel
- hydroxyurée
- ruxolitinib si symptômes B et splénomégalie
Leucémie myéloïde chronique
- Caractéristiques: Prolifération lignée granulocytaire et mégacaryocytaire sans bloc de maturation
- Génétique: translocation du bras long des chromosomes 9 et 22 [t(9;22), chromosome de Philadelphie]
- Clinique: splénomégalie
- Phase chronique, phase accélérée, crise blastique
- Traitement:
- hydroxyurée au début de la prise en charge
- inhibiteur de bcr-abl : imatinib
- allogreffe si résistance sous inhibiteur de bcr-abl
Gène de fusion bcr-abl. Source: https://www.gqr-lmc-nmp.ca/leucemie-myeloide-chronique/
Phases LMC. Source: https://www.gqr-lmc-nmp.ca/leucemie-myeloide-chronique/
Voir aussi: Leucémies
Leucémie myélomonocytaire chronique
- Caractéristiques: Monocytose persistante ≥ 1 G/l, neutrophilie, neutropénie chez 50% des patients
- Traitement:
- hydroxyurée
- 5-azacytidine
- allogreffe + chimiothérapie si évolution en leucémie aiguë ou LMMC-2
LMMC-1
- blastes moelle 5-9%, sang <5%
LMMC-2
- blastes moelle 10-19%, sang 5-19%
Syndrome hyperéosinophilique
- Caractéristiques: Hypereosinophilic syndrome is characterized by moderate eosinophilia and end-organ damage commonly involving the skin, lungs, gastrointestinal tract, and heart; secondary causes of eosinophilia should be excluded.
- Eosinophiles en nombre absolu >1,5 G/l
- Dommages d'organes cibles attribuables à l'hyperéosinophilie
- Le degré d’éosinophilie est arbitrairement classé comme léger (< 1,5 G/l), modéré (1,5 à 5 G/l) et sévère (> 5 G/l)[2].