Différences entre versions de « Hépatites virales »
De médecine.top
| Ligne 38 : | Ligne 38 : | ||
| Normal | | Normal | ||
| Absence d'inflammation hépatique.<br>Patients hautement contagieux | | Absence d'inflammation hépatique.<br>Patients hautement contagieux | ||
| − | '''Suivi ALAT''' ± α-FP/US | + | '''Suivi ALAT''' ± α-FP/US<br>Traitement: patients >40 ans, virémie >1 mio '''ET''' inflammation et fibrose, femmes enceintes si critères ci-dessous remplis. |
| − | |||
|- | |- | ||
| rowspan="2" | '''Phase immunoréactive'''<br>HBeAg pos ou HBeAg nég | | rowspan="2" | '''Phase immunoréactive'''<br>HBeAg pos ou HBeAg nég | ||
Version du 20 avril 2020 à 11:06
Hépatite A
Hépatite B
Infection aiguë à HBV
- Hépatite subclinique ou anictérique 70%
- Hépatite ictérique 30%
- Hépatite fulminante 0,1%-0,5%
Infection chronique à HBV
Phases classiques
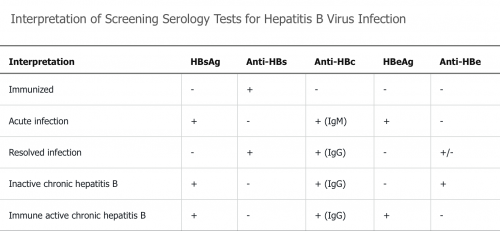
| HBsAg | anti-HBs | anti-HBc | HBeAg | anti-HBe | HBV DNA | ALAT | Prise en charge | |
|---|---|---|---|---|---|---|---|---|
| Interprétation | Infection aiguë ou chronique | Infection résolue ou vaccination | Infection actuelle ou passée | Réplication active | Infection inactive ou mutant | |||
| Phase immunotolérante Âge < 30 ans |
+ | + | - | > 1 million | Normal | Absence d'inflammation hépatique. Patients hautement contagieux Suivi ALAT ± α-FP/US | ||
| Phase immunoréactive HBeAg pos ou HBeAg nég |
+ | - | + (IgG) OK ??? | + | - (?) | > 20 000 IU/ml | ↑ | Inflammation et fibrose
Traitement nécessaire. |
| + | - | + (IgG) OK ??? | - (prod. de l'HBeAg impossible: variations génétiques) | - (?) | > 2000 IU/ml | |||
| Hépatite B chronique inactive = porteur inactif de l'HBsAg |
+ | - | + (IgG) OK ??? | - | + | < 2000 IU/ml | Normal | Pas d'inflammation, fibrose variable
Suivi de l'HBV DNA 3-4x/an |
| Hépatite B résolue | - | + | + (IgG) | - | +/- | - | Normal | CAVE si immunosupression |
| Réactivation | + (perte de contrôle immun) | + | ↑ de la virémie de base | ↑ à 3x >100 U/l |
Phases 2017
Grossesse
- In all pregnant women with high HBV DNA levels (>200,000 IU/ml) or HBsAg levels >4 log10 IU/ml, antiviral prophylaxis with TDF (ténofovir) should start at week 24–28 of gestation and continue for up to 12 weeks after delivery[1]
Complications
The following characteristics are associated with an increased risk for hepatocellular carcinoma in patients with HBV infection and are indications for surveillance with ultrasound or cross-sectional imaging every 6 months:
- cirrhosis;
- Asian descent plus male sex plus age older than 40 years;
- Asian descent plus female sex plus age older than 50 years;
- sub-Saharan African descent plus age older than 20 years;
- persistent inflammatory activity (defined as an elevated ALT level and HBV DNA levels greater than 10,000 IU/mL for at least a few years);
- a family history of hepatocellular carcinoma.[2]
Hépatite C
Histoire naturelle
Infection chronique dans 60-80% des cas, progression vers la cirrhose jusqu'à 30% des cas en 20-30 ans. Patients cirrhotiques ont un risque de 2% à 4% par an de développer un carcinome hépato-cellulaire.
Diagnostic
- Sérologie HCV
- Si positive: virémie (quantification RNA) et génotype.
- HCV chronique: élastographie (fibroscan) par US ou IRM et biopsie hépatique
- Exceptions: courte durée de la maladie, cirrhose décompensée ou diagnostic radiologique de cirrhose
Hépatite D
Co-infection ou surinfection (hépatite fulminante) par HBV nécessaire
Traitement
- Peg-IFN durant 12 mois (rémission dans 25-35% des cas)
Hépatite E
Traitement
- Chez patients transplantés: ribavirine
CMV, EBV, HSV, VZV, parvovirus
Références
- ↑ EASL guidelines, J Hep 2017;67:370
- ↑ https://mksap18.acponline.org/app/topics/gi/mk18_a_gi_s6/mk18_a_gi_s6_2_2