Hépatites virales
Hépatite A
Hépatite B
Infection aiguë à HBV
- Hépatite subclinique ou anictérique 70%
- Hépatite ictérique 30%
- Hépatite fulminante 0,1%-0,5%
Infection chronique à HBV
Phases classiques
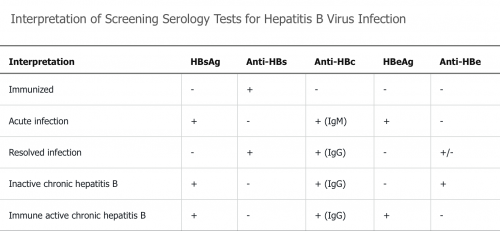
| HBsAg | anti-HBs | anti-HBc | HBeAg | anti-HBe | HBV DNA | ALAT | Prise en charge | |
|---|---|---|---|---|---|---|---|---|
| Interprétation | Infection aiguë ou chronique | Infection résolue ou vaccination | Infection actuelle ou passée | Réplication active | Infection inactive ou mutant | |||
| Phase immunotolérante Âge < 30 ans |
+ | + | - | > 1 million | Normal | Absence d'inflammation hépatique. Patients hautement contagieux Suivi ALAT ± α-FP/US | ||
| Phase immunoréactive HBeAg pos ou HBeAg nég |
+ | - | + (IgG) OK ??? | + | - (?) | > 20 000 IU/ml | ↑ | Inflammation et fibrose
Traitement HBeAg+: but = perte HBeAg et séroconversion anti-HBe; puis poursuite ttt 12 mois |
| + | - | + (IgG) OK ??? | - (prod. de l'HBeAg impossible: variations génétiques) | - (?) | > 2000 IU/ml | |||
| Hépatite B chronique inactive = porteur inactif de l'HBsAg |
+ | - | IgG + / IgM - | - | + | < 2000 IU/ml | Normal | Pas d'inflammation, fibrose variable
Suivi de l'HBV DNA 3-4x/an |
| Hépatite B résolue | - | + | + (IgG) | - | +/- | - | Normal | Risque faible de réactivation En cas d'immunosuppression: prophylaxie anti-HBV ou suivi et ttt si réactivation |
| Réactivation | + (perte de contrôle immun) | + | ↑ de la virémie de base | ↑ à 3x >100 U/l | But ttt: suppression de la virémie et normalisation de l'ALAT. Possible régression de la fibrose et même de la cirrhose. Ttt poursuivi à vie |
Phases 2017
Grossesse
- In all pregnant women with high HBV DNA levels (>200,000 IU/ml) or HBsAg levels >4 log10 IU/ml, antiviral prophylaxis with TDF should start at week 24–28 of gestation and continue for up to 12 weeks after delivery[1]
- Oral antiviral agents approved in pregnancy include lamivudine, telbivudine, and tenofovir. Breastfeeding is not contraindicated during treatment. Passive immunization with HBV immune globulin and active HBV vaccination should be administered to newborns within 12 hours of delivery.[2]
Complications
The following characteristics are associated with an increased risk for hepatocellular carcinoma in patients with HBV infection and are indications for surveillance with ultrasound or cross-sectional imaging every 6 months:
- cirrhosis;
- Asian descent plus male sex plus age older than 40 years;
- Asian descent plus female sex plus age older than 50 years;
- sub-Saharan African descent plus age older than 20 years;
- persistent inflammatory activity (defined as an elevated ALT level and HBV DNA levels greater than 10,000 IU/mL for at least a few years);
- a family history of hepatocellular carcinoma.[3]
Hépatite C
Histoire naturelle
Infection chronique dans 60-80% des cas, progression vers la cirrhose jusqu'à 30% des cas en 20-30 ans. Patients cirrhotiques ont un risque de 2% à 4% par an de développer un carcinome hépato-cellulaire.
Diagnostic
- Sérologie HCV
- Si positive: virémie (quantification RNA) et génotype.
- HCV chronique: élastographie (fibroscan) par US ou IRM et biopsie hépatique
- Exceptions: courte durée de la maladie, cirrhose décompensée ou diagnostic radiologique de cirrhose
Hépatite D
Co-infection ou surinfection (hépatite fulminante) par HBV nécessaire
Traitement
- Peg-IFN durant 12 mois (rémission dans 25-35% des cas)
Hépatite E
Traitement
- Chez patients transplantés: ribavirine
CMV, EBV, HSV, VZV, parvovirus
Références
EASL 2017 Clinical Practice Guidelines on the management of hepatitis B virus infection
- ↑ EASL guidelines, J Hep 2017;67:370
- ↑ MKSAP
- ↑ https://mksap18.acponline.org/app/topics/gi/mk18_a_gi_s6/mk18_a_gi_s6_2_2