Diabète mellitus
De médecine.top
Dépistage
- Le dépistage du diabète de type 1 (recherche d'auto-anticorps) chez un patient asymptomatique n'est pas recommandé.
Diagnostic
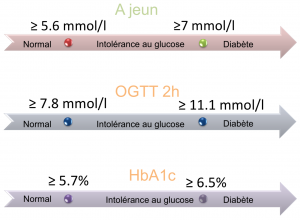
- Diagnostic: l'un des tests suivants positif à deux reprises
- Dosage de l'hémoglobine glyquée (HbA1c) ≥ 6,5 % (CAVE sous-évalué en cas d'anémie)
- Glycémie plasmatique à jeûn (dosage effectué à jeûn depuis 8h ou régime zéro calorie) ≥ 7 mmol/l
- Test de tolérance orale au glucose (OGTT, HGPO; prise de 75 g de glucose, puis glycémie 2h plus tard) ≥ 11,1 mmol/l (meilleure sensibilité par rapport aux deux tests précédents)
- Remarques: L'HbA1c ne convient pas comme critère diagnostique dans les situations suivantes[1] → dosage de la fructosamine (albumine glyquée)
- Hémoglobinopathies (HbS, HbC, HbF, HbE)
- Turnover érythrocytaire augmenté (anémie hémolytique, transfusions sanguines et hémolyse subclinique lors de VIH)
- Insuffisance hépatique ou rénale sévère
- Diabète gestationnel, diabète de type 1 ou diabète sucré associé à une fibrose cystique
- Attention à l'interférence avec un déficit en fer (qui donne une HbA1c faussement élevée), la prise de doses élevées de vitamine C et E et l’âge (plus de 70 ans HbA1c + 0,4%)
Entités
Diabète de type 1
Auto-immun (type 1A)
Présence ≥1 auto-anticorps:
- Ac anti-acide glutamique décarboxylase (GAD65)
- Ac anti-tyrosine phosphatases IA-2 et IA-2β
- Ac anti-îlots de Langerhans (moins spécifiques)
- Ac anti-insuline
- Ac anti-transporteurs du zinc (Zn T-8)
Latent autoimmune diabetes in adults (LADA)
- Auto-anticorps positifs
- Âge adulte au moment de la survenue du diabète (>35 ans)
- Insulino-indépendance transitoire (au moins lors des 6 premiers mois après le diagnostic
Idiopathique (type 1B)
Absence d'auto-anticorps
- Plus fréquent chez les patients de descendance asiatique ou africaine
Diabète de type 2
Maturity-onset diabetes of youth (MODY)
Diabète gestationnel
- Dépistage: entre 24 et 28 semaines SA
- Diagnostic: test de surcharge avec 75 g de glucose oral à réaliser pour toutes les femmes entre 24 et 28 semaines + glycémie à 1h et à 2h
- Glycémie à jeun ≥ 5,1 mmo/l
- Glycémie à 1 h ≥ 10 mmol/l
- Glycémie à 2 h ≥ 8,5 mmol/l
- Un seul critère est suffisant pour poser le diagnostic
- Remarques:
- Concerne 10–15% des grossesses
- Risque augmenté de macrosomie et de dystocie. Risque de récidive de DG à la prochaine grossesse.
- Risque augmenté de DM type 2: dépistage du DM recommandé dans les 4–6 s post-partum puis tous les 3 ans.
- Le dosage de la glycémie doit être réalisé sur du plasma veineux et il est important de s’assurer que la femme est réellement à jeun depuis minuit. Les dosages capillaires ne sont pas suffisamment fiables pour être utilisés lors du diagnostic.
- Le tube de sang doit être spécifiquement conçu pour ce dosage, donc inclure un inhibiteur de la glucose oxydase (sinon, on constate une diminution de l’ordre de 1 mmol/L par heure de délai avant le dosage)
Prise en charge
- Auto-mesure de la glycémie (p. ex: avant les repas, au coucher, avant et après l'activité physique, avant l'emploi de machines)
- Vaccination annuelle contre la grippe saisonnière, contre le pneumocoque (PPVS23), et la série de vaccination contre l'hépatite B
Traitement pharmacologique
- Diabète de type 1: recommandation d'un schéma basal-prandial
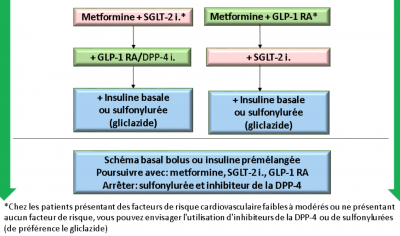
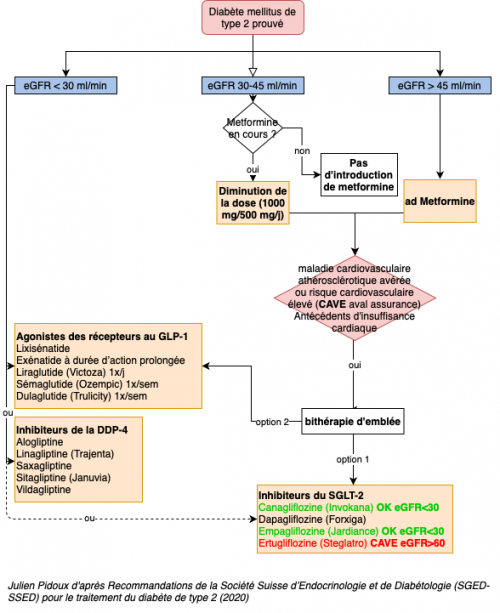
- Diabète de type 2:
| Classe | Représentants | Avantages | Inconvénients | Intro |
|---|---|---|---|---|
| Biguanides | Metformine | Efficacité: +++ | Risque d'acidose lactique | 500 (−1000) mg 1×/j pdt 7j puis 500 (−1000) mg 2×/j si bonne tolérance digestive[2] |
| Agonistes du récepteur au GLP-1 | Lixisénatide Exénatide à durée d’action prolongée Liraglutide (Victoza®, Saxenda®) Sémaglutide (Ozempic®) Dulaglutide |
Efficacité: +++ Réduction des événements cardiovasculaires en prévention 2° Néphroprotection: réduction de l'apparition d'albuminurie Réduction des AVC Perte pondérale |
Injection doit être acceptée par le patient
(Augmentation du risque de pancréatite pour le liraglutide ?) |
inj ss-cut 1×/j (ou 1×/s pour sémaglutide) |
| Inhibiteurs du SGLT2 | Canagliflozine Dapagliflozine (Forxiga®) Empagliflozine (Jardiance®) Ertugliflozine |
Efficacité: ++ Réduction des événements cardiovasculaires en prévention 2° Néphroprotection: la réduction du DFGe de 40 à 50%, le ralentissement de la progression de la maladie rénale et le temps avant la mise en dialyse. Perte pondérale Baisse de la pression artérielle |
Risque d'acidocétose diabétique euglycémique → stopper en cas d'affection aiguë Risque d'infections génitales Polyurie, polydipsie |
|
| Inhibiteurs de la DPP-4 | Alogliptine Linagliptine Saxagliptine Sitagliptine (Januvia®) Vildagliptine |
Efficacité: ++ Neutre dans la prise pondérale Faible risque d'hypoglycémie |
Pas d'effet positif sur les événements cardiovasculaires | |
| Sulfonylurées | Gliclazide Glibenclamide Glimépiride |
Efficacité: +++ | Prise pondérale Hypoglycémie Sauf gliclazide = sulfonylurée de choix |
|
| Thiazolidinediones (glitazones) | Pioglitazone | Efficacité: +++ | Prise pondérale A proscrire dans l'insuffisance cardiaque Pas intégrées dans les recommandations vu les faibles parts de marché Pioglitazone: risque augmenté de carcinome de la vessie après ttt > 1 année |
|
| Glinides | Répaglinide | Pas intégrées dans les recommandations vu les faibles parts de marché |
Insulines
- Indications à l'insulinothérapie:
- Glycémie > 16.7 mmol/l
- HbA1c > 10%
- Symptômes d'hyperglycémie (polydipsie, polyurie)
- Preuve de catabolisme augmenté (perte de poids, hypertriglycéridémie, cétose)
- Glargine (Lantus): pour patients naïfs d'insuline: introduction par 10 U quotidiennes ou 0.2 U/kg[3]
Complications
Microvasculaires
- Néphropathie diabétique[4]
- Recherche de microalbuminurie = albuminurie >300 mg/24 h par le rapport albuminurie/créatininurie ACR [mg/g] ou albuminurie [mg/l] de préférence dans les urines du matin minimum 1x/année → si pathologique, confirmer par ≥2 dosages sur 3 échantillons sur une période de trois à six mois. Traitement = IEC pour la néphroprotection
- Diabète de type 1: dépistage dès 5 ans après le diagnostic
- Diabète de type 2: dépistage au moment du diagnostic
- Recherche d'une diminution du GFR (MDRD)
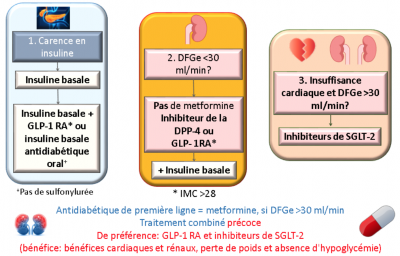
- For patients with type 2 diabetes and chronic kidney disease, the ADA recommends that physicians consider use of a sodium–glucose cotransporter 2 inhibitor (typically empagliflozin) or glucagon-like peptide 1 receptor agonist (typically liraglutide) shown to reduce risk of chronic kidney disease progression as part of the antihyperglycemic regimen.
- Recherche de microalbuminurie = albuminurie >300 mg/24 h par le rapport albuminurie/créatininurie ACR [mg/g] ou albuminurie [mg/l] de préférence dans les urines du matin minimum 1x/année → si pathologique, confirmer par ≥2 dosages sur 3 échantillons sur une période de trois à six mois. Traitement = IEC pour la néphroprotection
- Rétinopathie diabétique
- Contrôle ophtalmologique 1×/année
- Polyneuropathie diabétique
- Examen clinique des pieds: pouls (doppler si besoin), pallesthésie, monofilament
- Si présence: soins de pied spécialisés auprès d'un podologue
Macrovasculaires
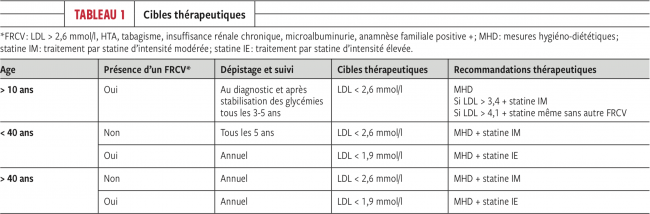
- Dyslipidémie
- In patients with type 2 diabetes with established CVD, SGLT2 inhibitors or GLP-1 receptor agonists with proven CVD benefit are recommended as part of the antihyperglycemic regimen.
- Empagliflozin has been shown to reduce cardiovascular-related events and all-cause mortality in patients with type 2 diabetes mellitus and cardiovascular disease.
- Initial recommended antihypertensive regimens include ACE inhibitors, angiotensin receptor blockers (ARBs), dihydropyridine calcium channel blockers, and thiazide diuretics.
Autres
Cible HbA1c
| Condition clinique | Cible HbA1c |
|---|---|
| Jeunes adultes atteints d’un diabète récemment diagnostiqué et ne souffrant pas de maladie cardiovasculaires | <7% |
| (un taux de plus strict <6,5% peut être visé chez les patients n’ayant pas de risque significatif d’hypoglycémie) | |
| Patients âgés souffrant d’un diabète de longue durée et patients ayant des antécédents d’hypoglycémie sévère, une espérance de vie limitée, des complications micro et/ou macro- vasculaires avancées ou de nombreuses comorbidités, et qui sont traités avec une sulfonylurée ou de l’insuline | (7,5−) <8% |
Références
Guidelines suisses (2020): https://www.sgedssed.ch/fr/diabetologie/recommandations-de-la-ssed-diabetologie