Différences entre versions de « Stroke unit »
De médecine.top
(→AIT) |
|||
| Ligne 9 : | Ligne 9 : | ||
== AIT == | == AIT == | ||
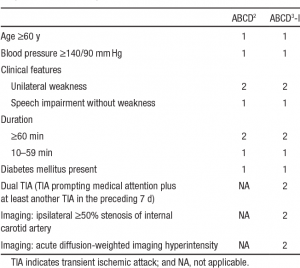
| − | * '''Score ABCD<sup> | + | * '''Score ABCD<sup>3</sup>-I''': risque d'AVC après un AIT |
| + | [[Fichier:Score ABCD3-I.png|vignette|centré|Source: Song, Bo, Hui Fang, Lu Zhao, Yuan Gao, Song Tan, Jiameng Lu, Shilei Sun, Avinash Chandra, R Wang and Yuming Xu. “Validation of the ABCD 3I Score to Predict Stroke Risk After Transient Ischemic Attack.” .]] | ||
* '''Imagerie des vaisseaux du cou''': but = sélectionner les candidats à la pose d'un stent ou endartérectomie | * '''Imagerie des vaisseaux du cou''': but = sélectionner les candidats à la pose d'un stent ou endartérectomie | ||
** Patients with high-grade extracranial internal carotid artery (ICA) stenosis who have a TIA in a downstream neurologic territory have the greatest short-term risk of stroke. | ** Patients with high-grade extracranial internal carotid artery (ICA) stenosis who have a TIA in a downstream neurologic territory have the greatest short-term risk of stroke. | ||
Version du 17 mai 2020 à 10:20
Examen clinique
IRM cérébrale
Séquences:
- Diffusion: Permet de mettre en évidence une lésion aiguë (30 min - 30 jours max) -> toutes les structures sont saturées sauf le parenchyme cérébral
- FLAIR: LCR saturé
- SWI: Met en évidence les dépôts d'hémosidérine
AIT
- Score ABCD3-I: risque d'AVC après un AIT
- Imagerie des vaisseaux du cou: but = sélectionner les candidats à la pose d'un stent ou endartérectomie
- Patients with high-grade extracranial internal carotid artery (ICA) stenosis who have a TIA in a downstream neurologic territory have the greatest short-term risk of stroke.
- US doppler des vaisseaux du cou: permet d'évaluer une sténose de l'artère carotide interne. Si sténose de haut grade détectée (> xx %), un complément d'imagerie (angio-CT ou angio-IRM) est nécessaire avant une intervention chirurgicale.
- Recherche d'une source cardio-embolique
- ECG à la recherche d'une FA, holter
- Echocardiographie si suspicion d'une source cardioembolique ou d'une cardiopathie structurelle
AVC ischémique
Hémodynamique
- Phase aiguë: En général, une chute précipitée de la TA doit être évitée dans l’AVC ischémique, parce qu’une aggravation durable du déficit neurologique peut survenir.[1]
- Carotid endarterectomy within 2 weeks of transient ischemic attack or nondisabling stroke is safe and reduces the risk of ischemic stroke in patients with symptomatic carotid artery stenosis.
AVC hémorragique
Hémorragie intra-parenchymateuse
Hémodynamique
- Phase aiguë: Un contrôle de la tension doit être obtenu rapidement déjà en phase aigüe (dans le 4-6 heures) dans la prévention de l'extension de l'AVC
- Cible tensionnelle 140-180 mmHg (traiter si >180 mmHg) (guidelines US)
- Traitements entéraux: IEC, ARA, diurétiques
- Traitements parentéraux: nicardipine iv, labétalol iv
- Anticoagulation
- Traitement anticoagulant en cours: discuter réversion de la crase
- Pas de traitement anticoagulant en cours: pas de bénéfice à administrer un facteur VII recombinant
- Etat de mal épileptique
- Pas de prophylaxie d'emblée si absence de crises cliniques ou à l'EEG
- Hypertension intracrânienne
- Mannitol ou NaCl hypertonique peuvent réduire temporairement la pression intracrânienne
- Pas de glucocorticoïdes
- Drainage ventriculaire si hydrocéphalie et troubles de l'état de conscience
- Hémorragies cérébelleuses > 3 cm: évacuation chirurgicale précoce nécessaire pour prévenir une compression du tronc cérébral et une péjoration du status neurologique
Hémorragie sous-arachnoïdienne (HSA)
Prévention primaire
- Statin therapy is indicated for asymptomatic carotid stenosis of 60% to 80%.
Prévention secondaire
Références
- ↑ Directive HRC HRC4Pro0508 du 16.1.2020 (v2.0)