Différences entre versions de « Tubulopathies »
De médecine.top
| Ligne 3 : | Ligne 3 : | ||
== Tubulopathies proximales == | == Tubulopathies proximales == | ||
=== Acidose tubulaire rénale proximale === | === Acidose tubulaire rénale proximale === | ||
| − | L'acidose tubulaire rénale proximale (ATRp) est une maladie tubulaire rénale caractérisée par une incapacité du tubule proximal à réabsorber le bicarbonate du filtrat glomérulaire, entraînant une [[Acidose_métabolique#Acidose_m.C3.A9tabolique_.C3.A0_trou_anionique_normal_.28hyperchlor.C3.A9mique.29 acidose métabolique hyperchlorémique]].<ref>https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=FR&Expert=47159</ref> | + | L'acidose tubulaire rénale proximale (ATRp) est une maladie tubulaire rénale caractérisée par une incapacité du tubule proximal à réabsorber le bicarbonate du filtrat glomérulaire, entraînant une [[Acidose_métabolique#Acidose_m.C3.A9tabolique_.C3.A0_trou_anionique_normal_.28hyperchlor.C3.A9mique.29 | acidose métabolique hyperchlorémique]].<ref>https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=FR&Expert=47159</ref> |
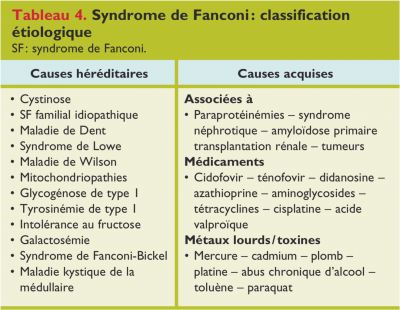
=== Syndrome de Fanconi === | === Syndrome de Fanconi === | ||
Version du 24 mai 2020 à 10:41
Contenu en cours de rédaction
Tubulopathies proximales
Acidose tubulaire rénale proximale
L'acidose tubulaire rénale proximale (ATRp) est une maladie tubulaire rénale caractérisée par une incapacité du tubule proximal à réabsorber le bicarbonate du filtrat glomérulaire, entraînant une acidose métabolique hyperchlorémique.[1]
Syndrome de Fanconi
Nécrose tubulaire aiguë
Définition
- Persistance d'une insuffisance rénale > 48-72h, définition arbitraire
- Entité clinique dont la distinction avec l'insuffisance rénale aiguë d'origine prérénale est discutée[2]
Etiologie
- Contrast agents are thought to cause acute tubular necrosis through renal vasoconstriction and direct cytotoxicity; however, the mechanisms are not completely understood. Risk factors for CIN include advanced age, diabetic nephropathy, multiple myeloma, concomitant use of nephrotoxins (for example, aminoglycoside antibiotics, NSAIDs), severity of CKD, reduced renal perfusion (due to poor cardiac function or volume depletion), higher dose of contrast, high osmolar contrast (rarely used in industrialized contrast), repeated doses of contrast, and intra-arterial administration. Intravenous isotonic fluids (1-1.5 mL/kg/h 3 to 4 hours before the procedure and continued for 6 to 12 hours) are the mainstay in preventing CIN and perform better than hypotonic fluids.
Sédiment urinaire
- éventuellement légère glucosurie rénale. Pas d’albumine. Pas d’hématies ni de leucocytes. Beaucoup de cylindres granuleux, cylindres de cellules épithéliales.[3]
Références
- ↑ https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=FR&Expert=47159
- ↑ https://www.revmed.ch/RMS/2017/RMS-N-573/Insuffisance-renale-aigue-en-2017-Prise-en-charge-dans-un-hopital-non-universitaire-un-exemple-de-collaboration-interprofessionnelle
- ↑ https://medicalforum.ch/fr/journalfile/view/article/ezm_smf/fr/fms.2001.04295/a25bcaa3c711b150d7230352acd5efd27611c365/fms_2001_04295.pdf/rsrc/jf